Các nhà khoa học tiêm tế bào gan để biến một trong các hạch bạch huyết trong cơ thể người thành lá gan thứ hai.
Lần đầu tiên, các nhà khoa học “nuôi” một lá gan thu nhỏ, nằm ngay bên trong cơ thể người. Điều này nghe có vẻ như khoa học viễn tưởng. Trên thực tế, ý tưởng này là từng xuất hiện trong bộ phim y khoa Grey’s Anatomy được phát sóng vào năm 2018. Giờ đây, công ty công nghệ sinh học LyGenesis đang cố biến ý tưởng này thành hiện thực.

Túi tiêm tĩnh mạch chứa các tế bào gan. (Ảnh: LyGenesis).
Cụ thể, hôm 2/4, LyGenesis thông báo một tình nguyện viên đã được tiêm tế bào của người hiến tặng để biến một trong các hạch bạch huyết của họ thành lá gan thứ hai. Đây là một phần của thử nghiệm lâm sàng, nhằm kiểm tra phương pháp điều trị cho 12 người trưởng thành mắc bệnh gan giai đoạn cuối.
Những bệnh nhân này cần được ghép gan, nhưng nguồn cung nội tạng của người hiến tặng lại không đủ. LyGenesis hy vọng sẽ thúc đẩy mô gan phát triển đủ khỏe mạnh để bệnh nhân không cần cấy ghép.
Michael Hufford, đồng sáng lập và Giám đốc điều hành của LyGenesis, chia sẻ: “Chúng tôi đang sử dụng hạch bạch huyết như một lò phản ứng sinh học sống”. Ông cho biết chỉ cần tăng thêm 10-30% khối lượng gan cũng có thể mang lại ảnh hưởng lớn đối với những bệnh nhân mắc bệnh gan giai đoạn cuối.
Nếu quy trình nuôi gan thành công, một lá gan được hiến tặng có đủ tế bào để điều trị cho 75 người. (Ảnh: Adobe Stock).
Ở Mỹ, có đến 10.000 người nằm trong danh sách ghép gan. Nhiều người sẽ phải đợi hàng tháng hoặc hàng năm để có được một lá gan. Con số đó không bao gồm những người cần gan mới nhưng không đủ điều kiện để ghép vì các vấn đề sức khỏe khác.
Không phải tất cả gan của người hiến tặng đều phù hợp với bệnh nhân đang chờ ghép. Đôi khi nhóm máu phù hợp hoặc chúng lại thừa mỡ để sử dụng. Nhưng với quy trình “nuôi gan” của LyGenesis, một lá gan được hiến tặng có đủ tế bào để điều trị cho 75 người, CEO Michael Hufford cho biết.
Từ những lá gan không đủ điều kiện cấy ghép, các nhà khoa học của LyGenesis cô lập và tinh chế tế bào gan, chứa trong túi truyền tĩnh mạch. Bước tiếp theo là đưa các tế bào đến đúng vị trí trong cơ thể.
Eric Lagasse, giám đốc khoa học của LyGenesis và là giáo sư tại Đại học Pittsburgh, cho biết các tế bào khỏe mạnh của người hiến tặng không thể được tiêm trực tiếp vào lá gan bị bệnh, vì chúng sẽ không thể sống sót. Khoảng một thập kỷ trước, ông đã xác định các hạch bạch huyết là vị trí tiềm năng để nuôi một lá gan mới.
Có hình dạng như khối mô nhỏ hình hạt đậu, hạch bạch huyết là một phần quan trọng của hệ thống miễn dịch của cơ thể, để giúp chống lại tình trạng nhiễm trùng. Chúng cũng có khả năng giãn nở và chức năng lọc máu giống như gan.
Hạch bạch huyết có ở khắp nơi trên cơ thể với khoảng 500-600 hạch ở người trưởng thành. Vì thế, việc các nhà khoa học sử dụng một ít hạch bạch huyết để nuôi gan sẽ không ảnh hưởng đến phần còn lại trên cơ thể.
Phương pháp điều trị LyGenesis sẽ tái tạo cụm hạch bạch huyết ở ổ bụng có hệ thống tĩnh mạch kết nối với gan. Với bệnh nhân đầu tiên, các bác sĩ luồn một đường ống mỏng, dẻo có gắn camera ở đầu, xuống cổ họng và đi qua đường tiêu hóa. Sử dụng sóng siêu âm, họ xác định được cụm hạch bạch huyết và tiêm 50 triệu tế bào gan vào đó.
LyGenesis đã chọn các hạch bạch huyết gần gan để tận dụng các tín hiệu mà nó phát ra khi lọc các chất lạ trong cơ thể. Gan là cơ quan duy nhất có khả năng tái tạo. Ngay cả khi bị tổn thương, nó vẫn có thể giải phóng các yếu tố tăng trưởng (growth factor) và các phân tử khác để thực hiện quá trình tái tạo. Theo lý thuyết, các tế bào gan được hiến tặng sẽ tiếp nhận những tín hiệu đó để hình thành các cấu trúc gan mới.
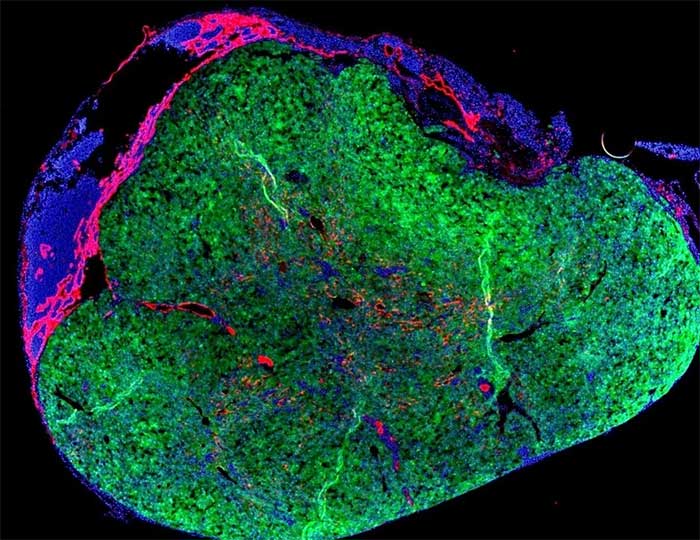
Hạch bạch huyết sẽ được tiêm tế bào gan để hình thành lá gan thứ 2. (Ảnh: Lagasse Lab).
Trong những lần thí nghiệm đầu, Lagasse phát hiện ra rằng nếu tiêm tế bào gan khỏe mạnh vào các hạch bạch huyết của chuột, các tế bào sẽ phát triển mạnh mẽ và hình thành lá gan thứ 2, nhỏ hơn để đảm nhận các chức năng của lá gan bị suy yếu. Những lá gan mới có kích thước bằng 70% kích thước của gan gốc.
“Lá gan thứ 2 đã phát triển đến một kích thước nhất định. Nó sẽ ngừng phát triển khi đạt đến mức cần thiết để thực hiện các chức năng bình thường”, nhà khoa học nói với Wired.
Tại Đại học Pittsburgh, Lagasse và các đồng nghiệp đã thử nghiệm phương pháp này trên lợn. Trong một nghiên cứu được công bố vào năm 2020, họ phát hiện rằng lợn đã lấy lại được chức năng gan, sau khi được tiêm tế bào gan vào hạch bạch huyết ở bụng.
Khi kiểm tra các hạch bạch huyết có lá gan thu nhỏ, họ nhận ra mạng lưới mạch máu và ống mật đã hình thành một cách tự nhiên. Gan nguyên bản của lợn bị tổn thương càng nghiêm trọng, lá gan thứ 2 càng lớn. Điều này cho thấy cơ thể của động vật có thể nhận ra mô gan khỏe mạnh và chuyển chức năng cho nó.
Nhưng câu hỏi đặt ra là con người cần bao nhiêu tế bào để phát triển một lá gan đủ lớn để đảm nhận các chức năng quan trọng như lọc máu và tiết mật. Trong thử nghiệm LyGenesis, 3 bệnh nhân sẽ được tiêm 50 triệu tế bào vào một hạch bạch huyết. Nhóm thứ hai gồm 4 bệnh nhân sẽ được tiêm 150 triệu tế bào vào 3 hạch bạch huyết khác nhau. Nhóm thứ ba sẽ nhận được 250 triệu tế bào trong 5 hạch bạch huyết, nghĩa là họ có thể có 5 lá gan nhỏ phát triển bên trong.
Hiệu quả của liệu pháp sẽ không xảy ra ngay lập tức. Hufford cho biết có thể sẽ mất từ 2-3 tháng để cơ quan mới phát triển đủ lớn, đảm nhiệm một số chức năng của gan nguyên bản. Và giống như những người nhận nội tạng, bệnh nhân tham gia thử nghiệm sẽ phải dùng thuốc ức chế miễn dịch trong suốt quãng đời còn lại để ngăn cơ thể đào thải tế bào của người hiến.
Nếu phương pháp này có hiệu quả, nó sẽ là giải pháp thay thế quy trình ghép gan truyền thống, nhờ đó cứu sống nhiều bệnh nhân, Wired nhận định.




